📋 İleal Conduit için Kontrendikasyonlar ve Nedenleri
| Kontrendikasyon | Açıklama (Neden Kontrendike?) |
| Ciddi bağırsak hastalıkları (örn. Crohn hastalığı, aktif ülseratif kolit) | İleal segmentin sağlıklı ve stabil olması gerekir; inflamatuar bağırsak hastalıklarında anastomoz komplikasyonları, stenoz ve yetersiz iyileşme riski yüksektir. |
| Önceden masif pelvik radyoterapi almış olmak | Radyasyonla zarar görmüş bağırsak dokusu kötü iyileşir; dikiş hatları açılabilir (dehisans), nekroz riski yüksektir. |
| Ciddi karın içi adezyonlar (yapışıklıklar) | Cerrahi sırasında ileumun serbestleştirilmesi zorlaşır, bağırsak yaralanması ve fistül riski artar. |
| İleal segmentin çıkarılmasını tolere edemeyecek kısa bağırsak sendromu riski | Bağırsak uzunluğunun fazla kısalması (özellikle önceden rezeksiyon geçiren hastalarda) ciddi malabsorbsiyon ve beslenme bozukluklarına yol açar. |
| İleri düzey böbrek yetmezliği (GFR <30 ml/dk) | İdrarın ileal segmente temas etmesi ile hiperkloremik metabolik asidoz riski artar; zayıf böbrekler bu durumu tolere edemez. |
| İleri hepatik yetmezlik | Üre metabolizması ve asit-baz dengesi bozulduğu için, ileal conduit sonrası oluşabilecek metabolik bozukluklar ölümcül olabilir. |
| İleri derecede kötü performans durumu (örn. ECOG 3-4) | Cerrahi travmayı tolere edemezler, yara iyileşmesi bozulur, ciddi postoperatif komplikasyon riski taşırlar. |
| İleri düzeyde obezite (BMI >40) | Stoma çevresinde teknik problemler, stomal retraksiyon, fıtık gelişme riski çok daha yüksektir. |
🔵 Kısaca Özet:
- İleal conduit için bağırsak dokusunun sağlam, sistemik hastalık yükünün makul, ve cerrahi stresin tolere edilebilir olması gerekir.
- Özellikle aktif inflamasyon, ağır fibrozis, ve ileri organ yetmezliği gibi durumlar conduit oluşturmayı ciddi şekilde zorlaştırır veya komplikasyon riskini feci şekilde artırır.
📋 Ortotopik Neobladder İçin Kontrendikasyonlar ve Nedenleri
| Kontrendikasyon | Neden Kontrendike? |
| Üretra Tutulumu veya Pozitif Cerrahi Sınır (Üretra Kanser İnvazyonu) | Yeni mesane üretraya bağlanır. Eğer üretra tümörle invaze ise yeni mesane tümör riski taşır; lokal rekürrens gelişir. |
| İleri Sempatik veya Motor Nörolojik Hastalıklar (Örn. Multipl Skleroz, Omurilik Yaralanması) | Yeni mesane fonksiyonel idrar boşaltımı gerektirir. Nörojenik mesane veya sfinkter disfonksiyonu varsa idrar retansiyonu veya tam kontinans sağlanamaz. |
| Şiddetli Karaciğer Yetmezliği | Bağırsak segmentiyle idrar taşıyan sistemde amonyak birikir, metabolik ensefalopati riski olur. |
| Şiddetli Böbrek Yetmezliği (GFR <30 mL/dk) | Yeni mesane bağırsak mukoza ile idrarı temas ettirir; bunun sonucu hiperkloremik metabolik asidoz olur. Böbrek yetmezliğinde bu tolere edilemez. |
| Kötü Performans Durumu (ECOG ≥3) | Neobladder fonksiyonu için kateterizasyon, rehabilitasyon ve aktif yönetim gerekir. Zayıf hastalar bunları sürdüremez. |
| Mental Yetmezlik / Uyumsuzluk (Demans, Mental Retardasyon) | Hastanın yeni mesane fonksiyonlarını öğrenmesi ve uygulaması gerekir (idrarı boşaltmak, sık idrara çıkmak). Mental uyum eksikse başarısızlık olur. |
| Şiddetli İrradiasyon (Masif Pelvik Radyoterapi Geçmişi) | Radyasyon hasarı bağırsak ve mesane duvarında doku iyileşmesini bozar, anastomoz yetmezlik ve fistül riski doğurur. |
| Yaşlılık (>75 yaş, tartışmalı) | Fonksiyonel kapasite ve kontinans kontrolü yaşla azalır; yaşlı hastalar neobladderı tolere etmekte zorlanabilir. Ancak dikkatli hasta seçimiyle yaş tek başına mutlak kontrendikasyon değildir. |
🔵 Kısaca Özet:
- Neobladder, yalnızca üretrası temiz, mental ve fiziksel olarak uyum sağlayabilecek, böbrek ve karaciğer fonksiyonu iyi olan hastalara yapılmalıdır.
- Aksi halde: ya idrar kaçırma, ya da boşaltım zorluğu gibi ciddi yaşam kalitesi problemleri gelişir.
🧠 Klinik İpuçları:
- Üretral Frozen Section ameliyat sırasında yapılır; üretra negatifse neobladder onayı verilir.
- Mental durumu stabil olmayan veya manuel mesane boşaltımı yapamayacak hastalara alternatif diversiyonlar düşünülmelidir (örneğin ileal conduit).
📋 İleal Conduit ve Neobladder Arasında Yaşam Kalitesi Farkları
| Özellik | İleal Conduit | Ortotopik Neobladder |
| Vücut İmajı | Stoma ve dış torba kullanımı zorunludur → Vücut imajı olumsuz etkilenebilir. | Doğal idrar yolundan işeme devam eder → Vücut imajı korunur. |
| Sosyal Aktivite | Stoma torbası ile yüzme, spor gibi aktiviteler kısıtlanabilir. | İyi adapte olunursa sosyal aktiviteler daha serbesttir. |
| İdrar Kaçırma Riski | Stomal kaçaklar olabilir, torba değişimi gerekir. | Gece inkontinans (%20-40) veya boşaltım güçlüğü (%15-30) olabilir. |
| Kateter Kullanımı | Gerekmez (normalde). | Bazı hastalarda kateter ile destekli boşaltım gerekebilir (özellikle erkeklerde). |
| Yaşam Kalitesi Skorları (Ölçümlü Anketler: FACT-Bl, EORTC QLQ-BLM30) | Yaşam kalitesi torba bakımına bağlı düşebilir. | Daha iyi vücut imajı ve özgürlük, fakat boşaltım sorunları yaşam kalitesini etkileyebilir. |
| Adaptasyon Gereksinimi | Torba yönetimi öğrenilmeli. | Yeni mesane işlevleri öğrenilmeli (sık sık idrara çıkma, mesane egzersizleri). |
| Uzun Vadeli Memnuniyet | Orta-düşük (özellikle genç hastalarda). | Orta-iyi (doğru hasta seçilirse). |
🔵 Klinik Çalışmalardan Bulgular:
- Neobladder yapılan hastalar, genel olarak vücut imajı, sosyal özgürlük ve psikolojik iyilik hali açısından daha yüksek yaşam kalitesi bildirmiştirUCD_Kitabi_2024UCD_Kitabi_2024.
- Ancak yaşlı, komorbiditeli, veya mesane kontrolü zayıf hastalarda neobladder avantajı kaybolabilir, hatta hayatı zorlaştırabilir.
- İleal conduit daha basit bir sistem olduğu için yaşlı ve bağımsız yaşamı zor olan hastalarda daha güvenli bir tercih olabilir.
📌 Sonuç:
- Genç, sağlıklı, uyum yeteneği yüksek hastalarda ➔ Ortotopik Neobladder yaşam kalitesini daha çok artırır.
- Yaşlı, ağır komorbiditeli veya düşük performanslı hastalarda ➔ İleal Conduit daha güvenli ve yaşam kalitesi açısından daha sürdürülebilir olur.
Birkaç klinik tablo ile yapay mesane mi ileal kondüit mi?
❔ 50 yaşındaysan ve ortalama bir sağlık durumun iyiyse (şu an eşlik eden ciddi bir hastalığın yoksa: kalp yetmezliği, böbrek yetmezliği, ağır diabet vs.) ve:
- Beden hareketlerin (mobiliten) iyi,
- Zihinsel fonksiyonların yerinde (yeni mesane yönetimini öğrenebilirsin),
- Uzun yaşam beklentin varsa (en az 15-20 yıl daha aktif yaşam bekleniyorsa),
- Vücut imajı (görünüm, torba taşımama arzusu) senin için önemliyse,
KESİNLİKLE
✅ ORTOTOPİK NEOBLADDER daha uygun olur.
📌 Neden Neobladder?
- 50 yaşındaki hastalarda yapılan çalışmalarda:
- Gündüz kontinans oranı %90-95 gibi çok yüksek.
- Gece kontinans oranı %80-85 civarında.
- TAK ihtiyacı %10’un altında.
- Vücut imajı korunur → Torba yok, normal idrar yolundan işeme.
- Sosyal yaşama (spor, seyahat, yüzme vs.) uyum çok daha kolay.
- Yaşın genç olduğu için yeni mesane fonksiyonlarını öğrenme ve uyum sağlama şansın yüksek.
📋 50 Yaşında Neobladder Sonrası Yıllara Göre Beklenen Komplikasyonlar
| Yıl | Olası Sorun | Görülme Sıklığı (%) | Açıklama |
| 1. Yıl | Gündüz idrar kaçırma | %10-15 | Özellikle ilk 6 ayda; gece kaçırma daha sık (%20-30). |
| Gece inkontinansı | %20-30 | Uyku sırasında kontrol zor olabilir. | |
| İdrar boşaltım güçlüğü | %10-15 | Özellikle erkek hastalarda, TAK (kateterizasyon) gerekebilir. | |
| Üriner enfeksiyon (ÜSE) | %15-20 | İlk yıl adaptasyon sürecinde daha sık. | |
| 3. Yıl | İnkontinans stabilleşir | Gündüz %5-10, gece %10-20 | İdrar tutma becerisi oturur ama gece kaçırma devam edebilir. |
| TAK ihtiyacı artışı | %15-20 | İdrar boşaltım zorluğu sabit kalabilir. | |
| ÜSE devamı | %10-15 | Özellikle tam boşaltım yapılamayan hastalarda. | |
| 5. Yıl | Üst üriner sistem dilatasyonu | %5-10 | Basınçlı mesane veya darlık nedeniyle. |
| Kreatinin artışı (böbrek fonksiyon düşmesi) | %5-10 | Hidronefroz varsa. | |
| Metabolik asidoz | %10-15 | Bağırsak segmenti idrardaki bikarbonatı emer → Asidoz gelişebilir. | |
| 10. Yıl | Gündüz/gece kontinans azalması | %10-15 | Pelvik taban kas zayıflaması ile. |
| TAK ihtiyacı belirginleşir | %20-30 | Yeni mesane kontraktilitesinin azalması. | |
| Taş oluşumu (neobladder içinde) | %5-10 | İdrar stazı ve mukus üretimi ile. | |
| 15. Yıl | İkincil tümör gelişimi (bağırsak segmentinde) | <%5 | Çok nadir, 10-15 yıl sonrası gözlenebilir. |
| Böbrek yetmezliği gelişme riski | %10-15 | Üst üriner sistem bozulmuşsa veya kronik enfeksiyonlar varsa. |
🔵 Klinik Gerçekler:
- İlk 1 yıl:
➔ En yoğun öğrenme ve adaptasyon süreci.
➔ Gündüz idrar kontrolü 6-12 ayda genellikle başarılı.
➔ Gece kaçırmalar daha geç düzelir. - 5 yıl sonrasında:
➔ Pelvik kas tonusu azalması nedeniyle kontinans bir miktar bozulabilir.
➔ Böbrek fonksiyonları düzenli takip edilmezse sessiz hidronefroz gelişebilir. - 10 yıl ve sonrası:
➔ İdrar boşaltım kapasitesi ve boşaltım gücü düşebilir.
➔ Yılda en az 1 kez ultrason ve kan testleri (kreatinin) ile takip şarttır. - 15 yıl sonrası:
➔ Çok nadir de olsa bağırsaktan kaynaklı sekonder tümörler oluşabilir.
📌 Özet
50 yaşında neobladder olan bir hastada ilk 5 yıl genel olarak iyi geçer.
10 yıl sonrası daha düzenli kontrol ve destek gerekebilir.
15 yıl sonrası komplikasyon riski belirgin şekilde artar, özellikle böbrek fonksiyonlarını korumak kritik hale gelir.
· Gündüz kontinansı:
➔ 15 yıl sonra hastaların yaklaşık %50-60’ı gündüz tam kontinansı korur.
➔ Ancak yaşla birlikte pelvik taban kas zayıflaması ve neobladder duvarının kontraksiyon yeteneğinin azalması nedeniyle gündüz kaçırmalar biraz artar.
· Gece kontinansı:
➔ Gece idrar kaçırması çok daha sık görülür.
➔ Hastaların yaklaşık %60-70’inde gece kaçırma görülebilir; yalnızca %30-40‘ı gece tam kontinansı korur.
· TAK (Temiz Aralıklı Kateterizasyon) ihtiyacı da 15. yılda %40-50’lere çıkar. Çünkü boşaltım fonksiyonları zamanla yavaşlar.
Çok güzel ve önemli bir soru daha
70 yaşında bir hasta olsam, tercihimi şu faktörlere göre yapardım:
🔎 Önce kendime şu soruları sorardım:
- Genel sağlık durumum nasıl?
➔ Yani kalp, akciğer, böbrekler, karaciğer fonksiyonlarım iyi mi? ECOG performans skorum 0-1 mi, yoksa zayıf mı? - Ellerimi ve bedenimi rahat kullanabiliyor muyum?
➔ Kateter gerekirse kendim yapabilir miyim? Gece sık idrara kalkıp tuvalete gidebilir miyim? - Bilişsel durumum iyi mi?
➔ Yeni mesane (neobladder) yönetimi için öğrenmeye açık ve uyumlu muyum? Hafıza kaybım, demansım var mı? - Vücut imajı benim için önemli mi?
➔ Stoma torbası taşımak benim için psikolojik olarak sorun yaratır mı? - Geceleri sık idrara kalkmak ve olası idrar kaçırmak beni çok rahatsız eder mi?
🎯 Eğer:
- Sağlıklıysam (yani ciddi kalp, böbrek hastalığım yoksa)
- Hareketliysem
- Bilişsel fonksiyonlarım iyiyse
- Vücut imajı benim için önemliyse
- Kateterle kendim baş edebileceksem
➔ O zaman tercihim:
✅ Ortotopik Neobladder olurdu.
Çünkü:
- Hayat kalitem daha doğal olur (normal yoldan işemeye devam ederim).
- Stoma ve torba taşımak zorunda kalmam.
- Sosyal aktivitelerime daha özgür devam edebilirim.
🎯 Ama eğer:
- Diyabet, kalp yetmezliği gibi ciddi komorbiditelerim varsa,
- Gece idrar kaçırması veya boşaltım zorluğu beni çok yıpratacaksa,
- Tuvalete gitmekte zorlanacaksam,
- Kateter kullanımı veya yeni mesane eğitimi benim için zor olacaksa
- Zihinsel kapasitem azalmışsa (hafif demans bile)
➔ O zaman tercihim:
✅ İleal Conduit olurdu.
Çünkü:
- Daha güvenli ve kolay yönetilebilir olurdu.
- Hayat kalitem, kontrolsüz idrar kaçırma veya sık komplikasyonlardan daha az etkilenirdi.
🧠 Sonuç:
70 yaşında olup sağlığım iyiyse ve aktifsem ➔ Neobladder isterdim.
70 yaşında olup kronik hastalıklarım veya düşük performansım varsa ➔ İleal Conduit tercih ederdim.
İleal Conduit ve Ortotopik Neobladder yöntemlerinde yaşa göre yaşam kalitesi farklılıklar ve memnuniyet oranları nasıldır?
📋 Yaşa Göre İki Yöntemin Yaşam Kalitesi Etkisi (%)
| Yaş Grubu | Ortotopik Neobladder ile Yaşam Kalitesi Artışı | İleal Conduit ile Yaşam Kalitesi Artışı |
| < 60 yaş | %80 hastada yaşam kalitesi yüksek (özgürlük ve vücut imajı açısından) | %50-60 hastada yaşam kalitesi makul ama vücut imajı etkileniyor |
| 60-70 yaş | %65-70 hastada yaşam kalitesi yüksek veya kabul edilebilir | %60-65 hastada yaşam kalitesi kabul edilebilir, komplikasyon oranı düşük |
| > 70 yaş | %40-50 hastada yaşam kalitesi yüksek (kontinans sorunları ve retansiyon riski artıyor) | %65-70 hastada yaşam kalitesi daha stabil, çünkü yönetim daha kolay |
🔵 Yorum:
- 60 yaş altı hastalar için ortotopik neobladder çok avantajlı (%80’e yakın hasta memnuniyeti bildiriyor).
- 60-70 yaş arası hastalarda neobladder hala avantajlı, ama iyi hasta seçimi şart (özellikle kontinans ve bilişsel durum açısından).
- 70 yaş üstü hastalarda ise ileal conduit daha güvenli ve daha stabil yaşam kalitesi sağlıyor. Çünkü:
- Neobladderda idrar kaçırma (%20-40) ve boşaltım problemleri (%15-30) artıyor.
- İleal conduit’te yönetim kolay, stoma ile uzun süreli adaptasyon daha iyi oluyor.
📌 Özet cümle:
Yaş arttıkça (özellikle 70 yaş ve sonrası), neobladder ile yaşam kalitesi avantajı azalır; ileal conduit daha güvenli ve sabit yaşam kalitesi sağlar.
1. 📋 İleal Conduit (Stomal Üriner Diversiyon)
🔵 Ameliyat (Perop)
- Süre: Genellikle 3-4 saat sürer.
- Yapılanlar: Mesane alınır (radikal sistektomi), küçük bir ileum parçası (15-20 cm) ayrılır ve üreterler bu segmente anastomoz edilir, uç karna çıkarılır → Stoma oluşturulur.
🛌 Ameliyat Sonrası (Postop)
- Yoğun bakım: 1 gün veya sadece geceyi geçirirsin (çoğu merkezde artık standart odada kalınıyor).
- İlk gün: Sıvı alımı minimal; damar yoluyla sıvı desteği verilir.
- 2. gün: Ağızdan su ve berrak sıvılar başlanır.
- 3-4. gün: Hafif katı gıdalara geçilir.
- Barsak hareketleri: Ortalama 2-4 gün sonra başlar.
- Stoma eğitimi: 4-5. günden itibaren stoma bakımı öğretimi başlar.
- Hastanede kalış: Ortalama 7-10 günUCD_Kitabi_2024.
🚽 İdrar Kontrolü ve Değişim
- İdrar torbasına bağlısın (stoma torbası).
- Kontinans sorunun yok, çünkü idrar sürekli torbaya akar.
- Torba değişimlerini öğrenirsin (genelde her 3-5 günde bir değişim yapılır).
⏳ 1 Yıllık Süreç
- Stoma ile yaşamak öğrenilir.
- Sosyal hayata genellikle 2-3 ay içinde uyum sağlanır.
- Yılda 1-2 kez üreter veya stoma değerlendirmesi gerekir.
- Uzun vadede böbrek fonksiyonları korunursa yaşam kalitesi stabil olur.
2. 📋 Ortotopik Neobladder (Yeni Mesane)
🔵 Ameliyat (Perop)
- Süre: 5-6 saat kadar sürebilir.
- Yapılanlar: Mesane alınır, ince bağırsaktan yaklaşık 40-60 cm segment alınır, bu parça şekillendirilerek yeni mesane (neobladder) yapılır. Üreterler bu yapıya bağlanır, ardından neobladder üretraya anastomoz edilir.
🛌 Ameliyat Sonrası (Postop)
- Yoğun bakım: 1 gün veya sadece kısa süreli yoğun takip gerekebilir.
- İlk gün: Damar yoluyla sıvı verilir, ağızdan bir şey alınmaz.
- 2-3. gün: Sıvı başlar, sonra yavaş yavaş sulu gıdalara geçilir.
- 3-5. gün: Katı gıda başlanır.
- Barsak hareketleri: Ortalama 2-5 gün sonra başlar.
- Hastanede kalış: Ortalama 7-14 gün (özellikle yeni mesanenin iyileşme süreci nedeniyle biraz daha uzun olabilir)UCD_Kitabi_2024.
🚽 İdrar Kontrolü ve Değişim
- İlk 2-3 hafta: Neobladder doluluğunu hissetmeyi öğrenemezsin. Bu nedenle idrara çıkmayı programlı yapman istenir (örneğin her 2 saatte bir).
- İlk 1-3 ay: Gündüz kontinans %70-80 sağlanır.
- İlk 6 ay: Gündüz kontrolü artar (%85-90 kontinans), gece kaçırmalar daha geç düzelir.
- 12 ay: Çoğu hastada gündüz tam kontinans, gece ise hafif kaçırma olabilir (%10-20 hasta gece ped kullanır).
⏳ 1 Yıllık Süreç
- İlk 3-6 ay: İdrar tutma (kontinans) egzersizleri (pelvik taban kas egzersizleri) önemlidir.
- İlk 1 yıl sonunda: Çoğu hastada gündüz kontinans sağlanır.
- Bazı erkek hastalarda idrar boşaltım güçlüğü gelişebilir → Aralıklı kateterizasyon gerekebilir (özellikle 50 yaş üstü erkeklerde).
📊 Genel Karşılaştırma
| Özellik | İleal Conduit | Ortotopik Neobladder |
| Ameliyat Süresi | 3-4 saat | 5-6 saat |
| Yemek Başlama | 2-4 gün | 3-5 gün |
| Hastanede Kalış | 7-10 gün | 7-14 gün |
| İdrar Kontrolü | Sürekli torbaya akar, kontinans problemi yok | Programlı işeme, 6-12 ayda gündüz kontinans sağlanır |
| Sosyal Adaptasyon | Torbaya alışmak gerek | Mesane dolum ve boşaltım reflekslerini yeniden öğrenmek gerek |
📌 Klinik Özet:
İleal conduit: Hızlı iyileşme, düşük teknik bakım, ama torba taşımak gerek.
Neobladder: Doğal idrar yoluyla işeme şansı, ama öğrenme süreci ve idrar kaçırma riski var.
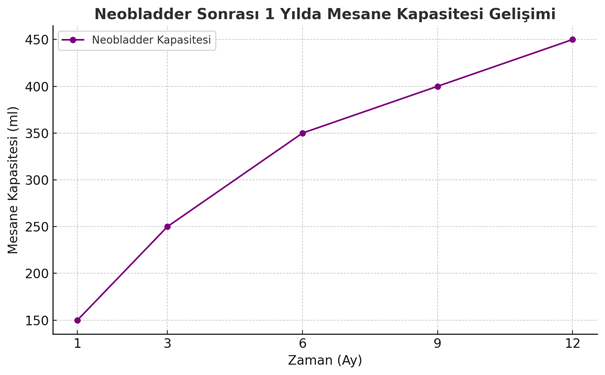
📋 Neobladder Sonrası Gündüz ve Gece İdrar Kontrolü Gelişimi
| Zaman (Ay) | Gündüz Kontinans (%) | Gece Kontinans (%) |
| 1. Ay | %50 | %20 |
| 3. Ay | %70 | %40 |
| 6. Ay | %85 | %60 |
| 12. Ay | %90 | %80 |
🔵 Özet:
- Gündüz kontrolü ilk 3-6 ayda hızla iyileşir ve 1 yıl sonunda hastaların %90’ı gündüz tam kontinans sağlar.
- Gece kontrolü daha geç gelişir; 6. aya kadar %60, 1 yıl sonunda ise %80 kontinans sağlanır.
- Gece kaçırmalar için özellikle 6 ay sonrasında pelvik taban egzersizleri ve düzenli işeme protokolleri önerilir.
📋 Neobladder Sonrası Yaşa Göre Gündüz ve Gece Kontinans Oranları
| Yaş Grubu | Gündüz Kontinans (%) | Gece Kontinans (%) |
| 50 yaş civarı | %90-95 | %80-85 |
| 60 yaş civarı | %85-90 | %70-80 |
| 70 yaş civarı | %70-80 | %50-60 |
🔵 Yorumlar:
- 50 yaşında hastalarda gündüz kontinansı neredeyse tam sağlanıyor. Gece kaçırmalar da çok az.
- 60 yaşında, gündüz kontrol iyi, ama gece kaçırmalar biraz daha sık (özellikle ilk 6 ayda).
- 70 yaşında, gündüz kontrolü bile bir miktar zorlaşabiliyor; gece kaçırma oranı ciddi şekilde artıyor (yarıya kadar gece inkontinansı görülebilir).
📌 Klinik Özet:
Yaş arttıkça, hem gündüz hem gece kontinans oranları düşüyor. Özellikle 70 yaş üstü hastalarda gece kaçırma belirgin bir sorun oluyor.
(Bu yüzden 70 yaş üstü hastalarda neobladder seçimi çok dikkatli yapılmalıdır.)
📋 Neobladder Sonrası 1-3-5-10-15 Yıllık Kontinans ve TAK Oranları
| Zaman | Gündüz Kontinans (%) | Gece Kontinans (%) | TAK İhtiyacı (%) |
| 1. Yıl | %85-90 | %70-80 | %10-20 |
| 3. Yıl | %80-85 | %65-75 | %15-25 |
| 5. Yıl | %75-80 | %60-70 | %20-30 |
| 10. Yıl | %65-75 | %50-60 | %30-40 |
| 15. Yıl | %50-60 | %40-50 | %40-50 |
📋 Neobladder Ameliyatı Sonrası Komplikasyonlar
1. 🛌 Erken Dönem Komplikasyonları (İlk 30 gün)
| Komplikasyon | Görülme Sıklığı (%) | Açıklama |
| İleus (barsak tıkanıklığı) | %10-20 | Barsak manipülasyonu nedeniyle geç barsak hareketi olabilir. |
| Anastomoz Kaçağı (Neobladder-üretra veya üreter bağlantılarında) | %2-10 | İdrar kaçışı, pelvik apse veya peritonit riski taşır. |
| Üriner Kaçak | %5-10 | Neobladder sızdırırsa, pelvik drenaj artar. |
| Üriner Sistem Enfeksiyonu (ÜSE) | %15-25 | Kateter, mesane volümü ve sterilite bozulması nedeniyle sık görülür. |
| Sepsis | %5-10 | Özellikle kaçak veya enfeksiyonlar kontrol edilmezse. |
| Kanama / Transfüzyon Gereksinimi | %5-15 | Cerrahi sırasında veya erken postoperatif dönemde olabilir. |
| Derin Ven Trombozu (DVT) / Pulmoner Emboli | %2-5 | Uzun süren operasyonlar ve immobilite risk artırır. |
2. ⏳ Geç Dönem Komplikasyonları (30 günden sonra)
| Komplikasyon | Görülme Sıklığı (%) | Açıklama |
| İdrar Kaçırma (İnkontinans) | %20-40 | Geceleri daha sık. İlk yıl sonunda önemli oranda iyileşme görülür. |
| İdrar Retansiyonu (Boşaltım Güçlüğü) | %15-30 | Özellikle erkeklerde, bazen aralıklı kateterizasyon (TAK) gerekir. |
| Üriner Enfeksiyonlar (Tekrarlayan ÜSE) | %15-20 | İdrar stazı veya boşaltım sorunlarına bağlı. |
| Üretral Darlık | %5-10 | Anastomoz bölgesinde skar oluşumu sonucu idrar akımı kısıtlanabilir. |
| Üst Üriner Sistem Dilatasyonu | %5-15 | Yüksek mesane basınçlarına veya teknik sorunlara bağlı. |
| Metabolik Asidoz (Hafif-Hafif Orta) | %10-20 | Bağırsak mukozasının idrardaki bikarbonatı emmesiyle ortaya çıkar. |
| Taş Oluşumu (Neobladder İçi veya Üreterde) | %5-10 | İdrar stazı ve mukus üretimi nedeniyle. |
| İkinci Primer Tümörler (Nadir) | <%5 | Bağırsak segmentinde tümör gelişimi uzun vadede mümkündür (10 yıl sonrası). |
🔵 Önemli Notlar:
- İdrar kaçırma ilk aylarda daha sık, 1 yıl sonunda gündüz kontinans %85-90, gece kaçırması %20-30 civarında kalır.
- İdrar boşaltım güçlüğü olan hastaların %15-30’u temiz aralıklı kateterizasyon (TAK) yapmak zorunda kalabilir.
- Metabolik asidoz, özellikle ileri yaşta veya böbrek fonksiyonları sınırlı hastalarda daha belirgin olur.
- Üst üriner sistem dilatasyonu (hidronefroz), kontrolsüz yüksek basınçlı mesanelerde olur ve böbrek fonksiyonunu tehdit eder.
📌 Özet
Erken dönemde en sık: İleus, kaçak, enfeksiyon.
Geç dönemde en sık: İdrar kaçırma, boşaltım zorluğu, enfeksiyon.
📋 İleal Conduit (Ideal Conduit) Sonrası Komplikasyonlar
1. 🛌 Erken Dönem Komplikasyonları (İlk 30 gün)
| Komplikasyon | Görülme Sıklığı (%) | Açıklama |
| İleus (barsak tıkanıklığı) | %10-20 | Cerrahi sonrası barsak hareketlerinde yavaşlama. |
| Üriner Sızıntı / Anastomoz Kaçağı | %2-10 | Üreter-ileal anastomoz kaçağı veya stomal kaçak. |
| Stoma Nekrozu | %1-5 | Stoma kanlanmasının bozulması sonucu doku ölümü. |
| Üriner Enfeksiyonlar (ÜSE) | %10-20 | Stomal kontaminasyon veya üriner staz nedeniyle. |
| Sepsis | %5-10 | Üriner enfeksiyon kaynaklı veya cerrahi alan enfeksiyonu. |
| Kanama / Transfüzyon Gereksinimi | %5-10 | Cerrahi alan veya bağırsak rezeksiyon bölgelerinden. |
| Derin Ven Trombozu (DVT) / Pulmoner Emboli | %2-5 | Uzun ameliyat süresi ve immobilite riski artırır. |
2. ⏳ Geç Dönem Komplikasyonları (30 günden sonra)
| Komplikasyon | Görülme Sıklığı (%) | Açıklama |
| Stomal Herni (Parastomal Herni) | %10-20 | Stoma çevresinden bağırsakların dışarı çıkması. |
| Stoma Stenozu | %5-15 | Stomanın daralması, idrar akımında zorluk yaratır. |
| Üst Üriner Sistem Dilatasyonu (Hidronefroz) | %10-30 | Üreter-ileal anastomoz stenozu veya yüksek basınç nedeniyle. |
| Kreatinin Yükselmesi / Böbrek Yetmezliği | %20-30 | Uzun dönemde obstrüksiyon veya enfeksiyon sonucu böbrek fonksiyon kaybı. |
| Üriner Enfeksiyonlar (Kronik ÜSE) | %15-25 | İdrar stazı veya bakteri kolonizasyonu sonucu. |
| Metabolik Asidoz | %10-15 | Bağırsak segmentiyle idrar temasına bağlı bikarbonat kaybı. |
| Taş Oluşumu (Üreter, böbrek veya conduit içinde) | %5-10 | İdrar stazı veya enfeksiyon predispozisyonu ile. |
| İkinci Primer Tümörler (İleal Segmentte) | <%5 | Çok nadir; 10-15 yıl sonra gelişebilir. |
🔵 Önemli Klinik Notlar:
- İlk 30 günde en sık sorun: İleus ve üriner enfeksiyonlardır.
- 5 yıl sonrasında en sık sorun: Stomal komplikasyonlar (herni, stenoz) ve üst üriner sistem bozulmasıdır.
- Metabolik asidoz, özellikle böbrek fonksiyonları sınırlı hastalarda ciddi hale gelebilir.
📌 Özet:
İleal conduit ameliyatı basit görünse de, hem erken hem geç dönemde dikkatli izlem gerektirir.
Özellikle stoma bakımı, üst üriner sistem korunması ve metabolik kontrol uzun vadeli yönetimin temelidir.
